DIABETES NEWS No.13
|
医療の進歩は著しく、かつて死の病気であったがんも、その多くは早期発見によって救かる病気に変わって来ました。ひと昔前には、結核は死の病でしたが、今では問題の少ない疾患となっています。20年前の日本では、小児糖尿病は入院が必要で、退院すれば1~2年の寿命といった考え方をされる人もありました。ところが現在では、立派に社会活動の出来る病気であることは常識になりました。
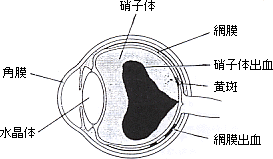
かつて糖尿病で起こる眼底出血は、出血をくりかえし、網膜剥離も加わり、失明もやむをえないと考えられていました。これも硝子体手術に引き続く眼内光凝固術が施行されるようになって、視力の回復の著しいものをみるようになりました。まさに奇跡です。この方法は、硝子体手術が行われるようになった時、すぐ考えついたものですが、残念ながら日本にはこのような目的にそう機器がなかったため、間に合わず、やむなく外国製のものを購入しています。医療には国境も診療科の境もなく、何時でもベストの方法が行われるべきだと思います。
CAPD という、腎不全者が働きながら腹膜透析を行う方法があります。これについても、早くから、失明者でも手軽に管を交換出来る方法をと何年もかかって説いていたのですが、国内では反応がなく、今回やっと、米国のトラベノール社から紫外線消毒器を内蔵した小さい機器を入手することが出来ました。自動車とか電子顕微鏡とか、一部のものの製造だけに情熱を傾けるという日本の姿勢が、ここにもあるようにも思えます。
最近欧米で膵腎同時移植が優れた効果をあげるようになりました。移植手術の1年後も70%の移植膵と移植腎が働いており、彼らはインスリン注射も透析も不要となっています。患者さんにとって、全く新しい人生が展開したわけです。日本でも膵腎同時移植を希望している患者さんが出はじめています。
レーザー光凝固療法は、硝子体出血を引き起こす新生血管が発生するのを予防したり、比較的早期の新生血管を萎縮させるための、唯一の治療方法です。この光凝固は、施行する時期が非常に大事で、新生血管が出現する前の、"前増殖期"に行うと最も有効です。新生血管が網膜に広範囲に出てからでは十分に効果が得られないことがあり、硝子体出血を起こしてからでは光凝固を施行すること自体が困難となります。
◆ "前増殖期"に最も有効
また網膜の中心にあたる黄斑部に浮腫が生じると、硝子体出血がなくても高度の視力障害を起こします。これは、血液中の水分が黄斑部にもれ出して浮腫を生じるものです。最近開発された、クリプトンやダイレーザー、アルゴングリーンレーザーなどの特殊なレーザーを用いて、この黄斑浮腫に対し格子状光凝固を行うことにより、比較的早期の黄斑部浮腫は、かなり改善させることができるようになりました。
◆ 黄斑部の浮腫の改善も
◆ 出血が自然吸収しない場合は硝子体手術 もしも硝子体出血が自然吸収せず、視力障害が3ヵ月以上にわたって続く場合は、手術により血液を取り除く必要があります。それ以上放置しておくと、眼底が見えない状況下で網膜が眼球から剥れたり、緑内障を合併して失明する恐れがあります。
硝子体手術には、出血により混濁した硝子体を切除するだけの比較的単純な操作で済む場合と、すでに網膜剥離に陥り、網膜の前に形成された新生血管や増殖膜を取り除き、剥離した網膜をもとにもどすために、高度の技術を要する場合とがあります。操作が複雑になればなるほど手術後の視力改善度は低下します。
特に糖尿病性網膜症では、手術中に眼球の中で光凝固を施行するのが有効で、私どもの施設では、ほぼ全例に眼内レーザーまたはキセノン光凝固を実施しております。光凝固治療が不十分なところがあると、再出血して手がつけられなくなることがあるからです。また、網膜剥離が生じている症例では、手術中に網膜を復位させるために、網膜の裏側にある水を抜き取って、網膜をもとに返します。この時も眼内レーザー光凝固を行い、水を抜いた孔のところを凝固しておく必要があります。
◆ 光凝固と硝子体手術の併用で効果
現在糖尿病センターでは、眼内光凝固装置は最も重要な機械となっております。
小児期発症(15歳未満)糖尿病の多くが治療上インスリン注射を不可欠とするインスリン依存型糖尿病ですが、欧米に比し頻度が少ない日本では、その長期予後に関する実態はまだ理解されていません。しかし、近年糖尿病治療法の改善により生命の予後は従来に比し好転しており、治療の目的も単に寿命の延長のみでなく、慢性合併症の起こりやすい糖尿病というハンディキャップを持つ人生の quality of life をいかに高めるかということを考慮すべき段階になってきました。
◆ クオリティ・オブ・ライフを高める
◆ 長期罹病者の実態 今回私達は、長期罹病者の実態を見ようとして、外来に通院中の罹病10年以上の小児期発症糖尿病患者さん104名(男46名、女58名、平均年齢23.0±5.7年、平均罹病期間13.1±5.7年)についてその就学、就職状況を調べてみました。その結果を表に示します。全員がインスリン依存型糖尿病で、10年以上インスリン療法を行っています。
小児糖尿病患者の社会活動状況
男 46名 女 58名 学
生
44
名中 学 生 6 3 高 校 生 2 6 専門学校 0 3 大 学 生
9 (医学部 2 、
歯学部 1)8(医学部 1) 大学院生 1 0 予備校生 5 1 社
会
人
60
名会 社 員 16 9 公 務 員 2 2 教 師 1 4 専 門 職
2 (機械技師 1、
検査技師 1)
7 (美容師 1、
検査技師 1、
栄養士 2、
薬剤師 1、
歯科助手 1、
声楽家 1)自 営 2 0 専業主婦 ― 10 無 職 0 家事手伝いのみ 5
現状では、合併症を認めながらも就職率は高く、なおかつ資格をもつ高学歴取得者が多く、現在低年齢の患児にとって希望を与える結果と思われました。合併症を予防するために幼児期から、いかに動機づけを与え、いかに厳格に血糖コントロールを行っていくかについてはまだ課題が残るところですが、ハンディがありながら、社会でこれだけ頑張っていることを皆さんにも理解していただき、ご協力をお願いしたいと思います。
◆ けなげに頑張っています