DIABETES NEWS No.172
|
 | |||||||
患者と医師のすれ違い
東京女子医科大学 糖尿病・代謝内科学講座 教授・講座主任
馬場園哲也
馬場園哲也
本年7月13日に開催した当センターの同門会で、大阪大学人間科学研究科の平井 啓先生に「糖尿病医療における行動経済学的アプローチ-医師と患者のすれ違いのメカニズム」というタイトルでご講演いただきました。今回は、平井先生がご講演いただいた内容のごく一部をご紹介したいと思います。詳細は、最近の先生のご著書「医療現場の行動経済学 すれ違う医者と患者、東洋経済新報社(2018年7月27日出版)」をご覧いただきたいと思います。
◆行動経済学とは
人間はしばしば非合理的な意思決定をします。このような人間の思考・行動メカニズムを明らかにする新しい学問が行動経済学というのだそうです。平井先生はこれまで臨床心理の観点から行動経済学の考え方を医療現場に応用することで、患者さんと医療者のすれ違いを解決することを試みています。◆なぜ理解してもらえないか
医師と患者がなぜすれ違いを起こすか、その理由として、医師の説明が難解である場合や、患者側に医学的なリテラシーが不十分であること、さらには短い診療時間に医師が患者に十分説明できないということがあげられるでしょう。それでは医師が平易な言葉を用い、時間を長く取って丁寧に説明すれば、患者さんが合理的な判断をすることができるかというと、必ずしもそうではないようです。◆人間は合理的な判断ができるとは限らない
平井先生らは、患者と医療者では価値判断のために置かれた状況に大きなギャップがあることを強調しています。医療者は自らに対する意思決定ではないので、治療によってどのような利益と損失があるかを合理的に判断することが可能です。一方患者は医療者の説明を理解できたとしても、冷静に合理的価値判断をすることが困難です。食事療法を遵守できないため、複数の糖尿病薬を使用しても血糖コントロールが不良の糖尿病患者は多数います。医師にとって、食事療法の効果が明らかであることから、合理的な治療と考えます。患者にとっては、腎症などの合併症を発症した場合に初めて高血糖の不利益が認識されるため、まだ合併症がない段階で食事療法を厳格に行うことの利益を実感できません。それどころか、食べたいものが食べられないという不利益が先立ってしまいます。仮に医師が糖尿病となって同じ状況になったとしても、患者となった医師が合理的な考え方ができるかどうかはわかりません。
◆行動経済学的なアプローチ
行動経済学の理論は、医師と患者がすれ違う原因を科学的に明らかにする上で重要な示唆を与えてくれる可能性があります。理屈ではなく感情を動かすことで、患者の行動変容を促すアプローチを探索したいと思います。|
|
今、スルホニル尿素薬をどう使うか
東京女子医科大学東医療センター
内科 教授
佐倉 宏
内科 教授
佐倉 宏
◆経口血糖降下薬の最近の動向
最近の経口血糖降下薬はビグアナイド薬(メトホルミン)、DPP-4阻害薬、SGLT2阻害薬が中心である。ビグアナイド薬(メトホルミン)は安価で大血管障害抑制のエビデンスも確立しているため、欧米では第一選択薬として位置づけられており、日本でも多くの専門医がインスリン抵抗性のある非高齢2型糖尿病患者で第一選択薬としている。DPP-4阻害薬は副作用が少なく多彩な作用機序での血糖改善効果があるので、現在最も多く使われている経口血糖降下薬である。SGLT2阻害薬は、ここ1,2年、大血管障害、心不全、腎機能低下抑制について非常に良いエビデンスが次々に発表されていることから、使用頻度は飛躍的に増えている。◆スルホニル尿素薬と低血糖
一方、本稿で取り上げるスルホニル尿素薬は低血糖のリスクがあるため使用頻度は少なくなってきている。とくに、2008年にACCORD試験で強化療法群の死亡率が対照群より高く低血糖が原因ではないかと考えられたこと、重症低血糖は突然死、認知症などのリスクがあることが示されたことの影響が大きいと思われる。2016年には高齢者糖尿病の血糖コントロール目標が発表され、重症低血糖が危惧される薬剤(インスリン製剤、スルホニル尿素薬、グリニド薬など)が投与されている場合HbA1cの下限値が定められた。すなわち認知機能正常かつADLが自立した65歳以上75歳未満の場合は下限値が6.5%であり、中等度以上の認知症または基本的ADLが低下または多くの併存疾患や機能障害を有する高齢者の場合は下限値が7.5%と定められた。そのため、スルホニル尿素薬は使わないと宣言する糖尿病専門医もいるほどである。◆実臨床におけるスルホニル尿素薬 ―私の処方
では、スルホニル尿素薬の役割はすでに終わったのかと言うと、私は決してそんなことはないと思う。強力な血糖コントロール改善効果を有しており、低血糖を除けば副作用は少なく、多くの医師にとって使い慣れた薬物である。スルホニル尿素薬を使ってはじめて目標とする血糖コントロールを達成できる患者もまだまだ多い。実際に、昨年私の外来で経口血糖降下薬の使用状況を調べたところ、患者1人あたり平均2.14種類の経口血糖降下薬が投与しており、スルホニル尿素薬は約30%の患者に第2~第4選択薬として併用投与していた。これはDPP-4阻害薬、ビグアナイド薬についで多いものだった。スルホニル尿素薬の中ではグリクラジドとグリメピリドが低血糖のリスクが少ないのでどちらかを選択するのが良い。私自身は、グリクラジドは 20mg 1x 朝食後で投与を開始し最大でも80mg 2x朝夕食後を越えないようにしている。また、グリメピリドは0.5mg 1x 朝食後で投与を開始し最大でも2mg 1x朝食後を越えないようにしている。そして、高齢者は上記の血糖コントロール目標の下限値を遵守し、血糖コントロールが下限値に近づいたら最小投与量(投与開始量)までは減らすようにしている。ただし、減量によって血糖コントロールが悪化することは少ないが、スルホニル尿素薬を完全に中止すると急に血糖コントロールが悪くなることがあるので、経過を慎重に観察すべきである。◆注意すべき点
結論として、私はスルホニル尿素薬の役割はまだまだ大きいと考えている。ただし、低血糖の可能性については患者にも十分に説明しておきシックデイが起きた時どのように減量・中止するか具体的に伝えておくこと、中等度以上の肝腎障害がある患者は薬物の血中濃度が高くなり遷延性の低血糖も起こしうることからスルホニル尿素薬は投与すべきでないこと、これらを十分に認識して投与する必要がある。|
|
膵神経内分泌腫瘍(PanNEN:Pancreatic neuroendocrine neoplasm)診療の Update
東京女子医科大学 糖尿病センター
内科 医療練士
片峰亜季
東京女子医科大学八千代医療センター
糖尿病・内分泌代謝内科 特任教授
橋本尚武
内科 医療練士
片峰亜季
東京女子医科大学八千代医療センター
糖尿病・内分泌代謝内科 特任教授
橋本尚武
◆神経内分泌腫瘍(NEN)とは?
NENは神経内分泌細胞からできる腫瘍です。NENは比較的悪性度の低い高分化型のNET(ネット:neuroendocrine tumor)と悪性度の高い低分化型の神経内分泌癌 NEC(ネック : neuroendocrine carcinoma)の大きく2つに分けられます。さらにNETは腫瘍から分泌されるホルモンが人体に強い影響を与えて、異常な症状が出る機能性NETと症状のない非機能性NETに分けられます。NENは膵臓や消化管(直腸、空腸・回腸、胃、十二指腸)、肺などさまざまな臓器にできます。
その中でも膵臓からできる PanNENには低血糖を主症状とするインスリノーマや消化性潰瘍の再発を繰り返すガストリノーマ、遊走性壊死性紅斑や糖尿病を呈するグルカゴノーマなど、私たちの診療においても重要な疾患が含まれています。また膵・消化管 NEN に加え、多発性、若年発症などの特徴を有し、家族歴がある場合は、MEN1型(multiple endocrine neoplasm)の存在の疑い、副甲状腺機能亢進症や下垂体腫瘍の検索も必要です。
◆膵神経内分泌腫瘍のUpdate
PanNENは従来、病理学組織学分化度や生物学的悪性度により分類されていましたが、超音波内視鏡下穿刺吸引法が普及し、正確な病理診断および組織に見合った診断や治療が可能になってきました。現在は2017年のWHO(World Health Organization)分類2017により、分化度(高分化型または低分化型)および増殖能により分類されています(表参照)。増殖能については、Ki-67(細胞の増殖に関与するたんぱく質)指数と核分裂像(組織の中に核分裂している細胞がいくつ存在するか)により、G1、G2、G3に分けられています。従来の分類法との改正点としては、Ki-67指数が20%を超える増殖能の高い神経内分泌腫瘍を従来のNET G1/G2と形態学的にはほとんど差がない NET G3とsmall cell carcinoma とlarge cell carcinomaを含むNECに再分類した点、Ki-67指数を絶対値で記載した点などが挙げられます。今後消化管内分泌腫瘍でも同様の分類になる可能性もあります。また、2016年よりソマトスタチン受容体シンチグラフィが日本で承認され、1cm以上の腫瘍では局在診断、遠隔転移の検索、治療効果判定が保険診療でできるようになりました。 1cm以下の小さな腫瘍においてもカルシウム溶液などを用いた選択的動脈内刺激注入法により局在診断が可能です。
◆膵内分泌分泌腫瘍の治療
PanNENの治療は、症状の改善による生活の質(QOL)の向上や生命予後の改善のために行い、手術(切除術)、薬物療法、また転移に対する局所療法があります。基本的には手術療法が第一選択ですが、転移症例、高齢、合併症があるなど手術が困難な場合には、薬物療法を中心とした治療を行います。薬物治療においては、腫瘍が大きくなるのを抑える目的で分子標的薬や抗がん剤による化学療法を使用し、症状の改善を目的に対症療法薬を使用します。また、ソマトスタチンアナログ製剤は症状緩和のみならず抗腫瘍効果があることが今日証明されており、様々な観点から統合的に判断し、治療方針を考えることが可能となっています。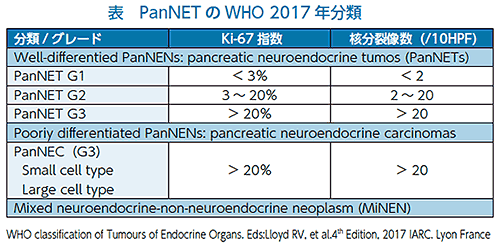
|
|
Topics
第62回日本糖尿病学会年次学術集会に参加して
第62回日本糖尿病学会年次学術集会に参加して
東京女子医科大学 糖尿病センター
内科 講師
小林浩子
内科 講師
小林浩子
◆メインテーマはDM4.0
第62回日本糖尿病学会年次学術集会は 2019年5月23日~25日に秋田大学 山田祐一郎会長のもと仙台にて開催されました。次世代の糖尿病医療が目指すかたちとして、先進的医療の分野で提唱されているP4(Predictive 予測的・Preventive 予防的・Personalized 個別化・Participatory 参加型)に根差した個別化医療・精密医療が重要であると考えられ、その4つのPから本学会のテーマが『DM4.0』と決定されたそうです。糖尿病医療の未来を見据えた "Featured Symposium"が企画され、第11回アジア糖尿病学会と第6回肝臓と糖尿病・代謝研究会も同時に開催されました。11,000名が参加し、盛会のうちに終了しました。◆大災害時の糖尿病管理について ―仙台宣言 2019―
西太平洋地区は自然災害が多い地域です。今回は東日本大震災で被災した仙台で開催されたこともあり、アジア糖尿病学会、国際糖尿病連合西太平洋地区(IDF-WPR)との合同で、災害に備えるためのシンポジウムが行われました。糖尿病患者は災害によって生命や健康が脅かされる災害弱者です。西太平洋地区7カ国の糖尿病関係者が集まり、災害時における糖尿病患者の状況、平時・災害発生時・復興時における対策について経験や取り組みを報告しあい、理解を深めました。西太平洋地区の全ての糖尿病患者さんのために、震災に対する備えの重要性を積極的に普及・啓発するというシンポジウムの趣旨は『仙台宣言2019』としてまとめられ、記者会見および公式サイトで公表されました。合同シンポジウムの成果を踏まえて議論をさらに重ね、2019年12月をめどに、IDF-WPRの糖尿病と災害に関するガイドラインを更新する予定とのことです。
◆循環器合併症を予防するための指針案
日本循環器学会と日本糖尿病学会で共同編集された「糖代謝異常者における循環器病の診断・予防・治療に関するコンセンサスステートメント」のアウトラインが公表されました。この中には「糖尿病科から循環器へ」あるいは「循環器から糖尿病科へ」患者さんを紹介する際の具体的な指針が呈示されています。40歳以上あるいは罹病期間が10年以上の場合は定期的に脈波伝播速度(PWV)や足関節上腕血圧比(ABI)、頸動脈エコーを行います。また40歳未満でも高血圧、脂質異常症、喫煙歴がある場合は定期的に前述した検査を行い、冠動脈疾患のハイリスクと考えられる異常所見を認める場合は、糖尿病科から循環器科にコンサルトします。また糖尿病医は、心不全の疑いがある患者に対し、積極的に問診してBNPまたはNT-proBNPを測定します。そして各々100pg/ml以上、400pg/ml以上の場合に循環器科へコンサルトするよう推奨されました。また、糖尿病治療薬の選択については、心不全の既往がある、または心不全のリスクが高い患者、すなわち前述したバイオマーカーが高値であり、心筋梗塞の既往、eGFR 30ml/min/1.73m2以上の慢性腎臓病がある場合は SGLT2阻害薬の投与を検討するよう推奨されます。
◆糖尿病センターから
シンポジウム「糖尿病性腎症と糖尿病腎臓病」では馬場園哲也教授が座長、花井豪講師が演者として登壇しました。糖尿病による腎障害において、アルブミン尿やタンパク尿を伴わずに GFRが低下した患者が増えてきています。これらの患者の心・腎イベントや生命予後について、当センターのデータを含む国内外の最新の知見が呈示され、糖尿病腎臓病という概念を導入することの是非について、活発な議論がなされました。糖尿病センターからは約30演題を発表し、各々貴重な学びを得ることができました。





